浅谈血流感染基础知识
血流感染(BSI)是危及人类生命健康的全身性感染疾病,可导致菌血症、败血症和脓毒症,严重者可引起休克、弥散性血管内凝血(DIC)、多脏器功能衰竭乃至死亡。随着侵袭性操作的不断增加及广谱抗菌药物、皮质激素等药物的不合理应用,BSI的发病率及病死率逐年上升,造成了患者住院时间的延长和经济负担的增加[1]。
血流感染相关术语
✦血流感染
传统的血流感染定义为有全身感染症状,即有证据表明患者有发热(体温>38℃)或低温(体温<36℃)、寒战、低血压、少尿或高乳酸水平等1种或多种临床症状或体征,血培养呈阳性的全身性感染。但目前已知并非所有导致血流感染的病原体均可通过血培养检出,由于长期使用糖皮质激素及免疫抑制剂,使得发生血流感染后部分患者的全身急性炎症反应不典型,且部分高危血流感染患者在留取血培养标本前已经接受广谱抗微生物药物治疗,导致血培养假阴性率增加。所以目前血流感染是指患者血液中存在病原微生物,伴或不伴有感染的症状和体征[2,3]。
✦社区获得性血流感染
患者由社区入院,入院48h内发生的血流感染。其病因主要为社区获得性肺炎、腹腔感染、尿路感染、脑膜炎、感染性心内膜炎及皮肤软组织感染等[2,4,5]。
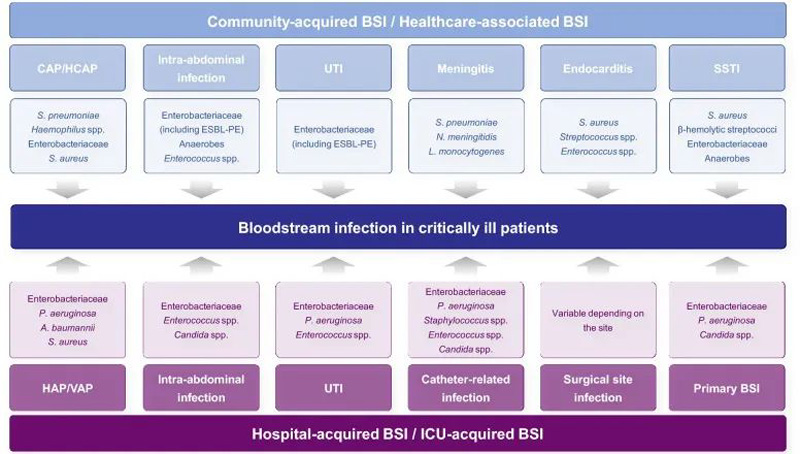
危重病人血流感染[6]
✦医院获得性/重症监护病房获得性血流感染
患者入院或ICU 48h后检出的血流感染,或既往2周有住院史,再次入院或ICU 48h内检出的血流感染。主要病因为医院获得性肺炎、腹腔感染、尿路感染、导管/植入物相关性感染、外科术后感染及原发性血流感染等[2,4,5]。
✦非复杂性血流感染和复杂性血流感染
患者血培养阳性,无感染性心内膜炎,无人工植入装置,血培养于治疗2~4d内转阴,经有效治疗后72h内退热,且无迁徙性感染灶的感染为非复杂性血流感染。不符合上述定义者即为复杂性血流感染[2,4,5]。
✦持续性血流感染
患者发热等临床症状无改善,血培养阳性状态持续3d或以上[2,4,5]。
✦导管相关性血流感染
患者除血管内导管外没有其他明确的感染源,在植入血管内导管48h后或拔除血管内导管48h内出现的血流感染,并伴有发热、寒战或低血压等感染表现[2,4,5]。
✦培养阴性血流感染
血流感染患者从未通过培养方法鉴定出明确的病原体,可能的原因包括获得培养物之前经验性使用抗微生物药物,导致感染的病原体不易培养且缺乏快速诊断手段的病原菌导致的血流感染等[2,4,5]。
血流感染流行病学
不同地区和国家血流感染发生率和病死率的风险等级不一致,其中社区获得性血流感染和医院获得性血流感染各占40%,ICU获得性血流感染约占20%[3]。欧洲每年约有120万例患者被诊断为血流感染,且伴有不同程度的并发症,已经成为日益严重的公共卫生问题[7]。美国一项6年回顾性队列研究显示,住院患者血流感染发生率为5.9%,全因死亡率为15.6%[8]。我国目前在血流感染发病率及病死率方面代表性的数据仍较匮乏。一项综合72篇文献的系统分析结果显示,加权合并的血流感染全因病死率为28.7%(95% CI 27.2%~30.3%),医院获得性血流感染的病死率为26.8%(95% CI 2.4%~32.0%),显著高于社区获得性血流感染的病死率[6.9%(95% CI 4.5%~10.7%)][9]。近期发表的重症医学科感染流行率的扩展研究Ⅲ(EPICⅢ)提示,ICU血流感染占所有收治感染性疾病的15.3%[7]。
血流感染常见病原菌
BSI的病原菌众多,主要包括细菌、真菌及病毒。随着时空的变迁,BSI的病原谱也在发生变化,因地区、年龄、基础疾病等的不同,BSI的病原菌分布情况也不同。
✦细菌感染
全国耐药监测网(CARSS)整理发布的最新监测数据显示:2014-2019年血标本分离细菌1599273株,革兰阴性菌828846株(51.8%),革兰阳性菌770427株(48.2%)。病原菌分离率居首位的为大肠埃希菌(402818株,25.2%),其次分别为表皮葡萄球菌(193968株,12.1%)、肺炎克雷伯菌(162613株,10.2%)、人葡萄球菌(136396株,8.5%)和金黄色葡萄球菌(106915株,6.7%)。非发酵菌中铜绿假单胞菌(43565株,2.7%)和鲍曼不动杆菌(37244株,2.3%)所占比例最高,但呈逐年下降趋势。革兰阳性球菌以表皮葡萄球菌和人葡萄球菌为主[10]。
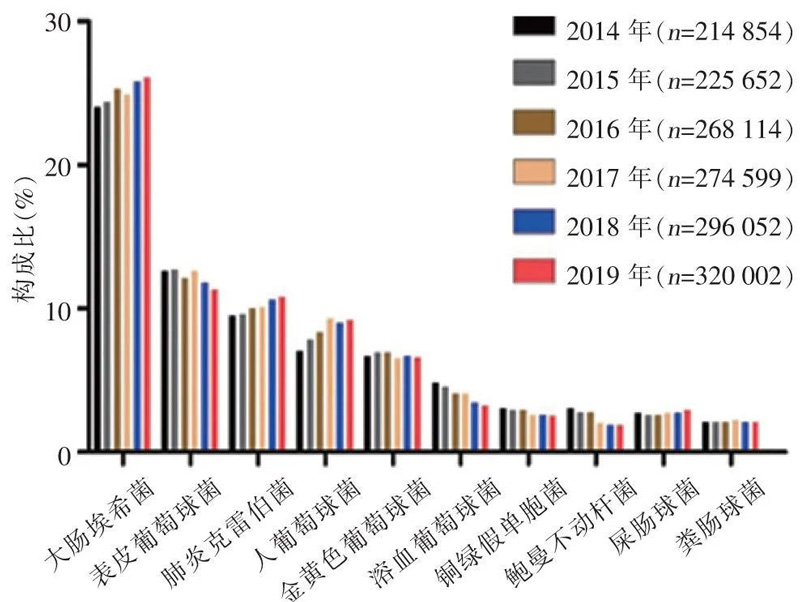
2014—2019年CARSS血标本分离居前10位细菌构成比[10]
✦真菌
真菌所致的BSI多发生在大剂量应用糖皮质激素、免疫抑制药物和广谱抗菌药物的患者,且多数合并严重的基础疾病。在所检测到的真菌中,白念珠菌的比例逐渐下降,而非白念珠菌有增多的趋势,后者主要包括热带念珠菌、光滑念珠菌、近平滑念珠菌和克柔念珠菌[11]。
血流感染危险因素
正常机体具备有效的防御屏障与免疫功能,可防止病原微生物的入侵或迅速将其杀灭,不易造成血流感染,而在下列特殊情况下易造成血流感染:
✦合并基础疾病的易感人群
如肝硬化、糖尿病、恶性肿瘤放化疗、中性粒细胞缺乏等,对不同类型患者进行比较分析发现,普通住院患者BSI的病死率为20.7%(95% CI 17.8% ~ 24.0%),烧伤、血液病和/或恶性肿瘤以及重症监护室(ICU)患者BSI病死率更高,而在新生儿病房、肝病及糖尿病惠者中则相对较低[1]。
✦药物的不合理应用
包括皮质激素、细胞毒性药物、广谱抗菌药物的滥用等,ICU患者由于病情重、治疗时间长、大量应用广谱抗菌药物及接受侵入性操作,是血流感染的重灾区[12]。
✦侵入性操作
各种侵入性操作破坏了机体的防御屏障,也是造成血流感染的常见感染途径之一,且发生率有逐年上升的趋势。侵入性操作包括中心静脉导管及尿管在内的各种导管的使用、人工血管、人工关节的植入手术等,其中尤以导管相关性血流感染为主[12]。
参考文献:
[1] 周梦兰,杨启文,于淑颖,徐英春.血流感染流行病学研究进展[J].中国感染与化疗杂志,2019,19(02):212-217.
[2] 上海市微生物学会临床微生物学专业委员会,上海市医学会检验医学专科分会,上海市医学会危重病专科分会.血流感染临床检验路径专家共识[J].中华传染病杂志,2022,40(08):457-475.
[3] VallésJ, FerrerR. Bloodstream infection in the ICU[J]. Infect Dis Clin North Am, 2009, 23(3):557-569.
[4] Martinez RM, Wolk DM. Bloodstream infections[J/OL]. Microbiol Spectr, 2016, 4(4).
[5]TimsitJF, RuppéE, BarbierF, et al. Bloodstream infections in critically ill patients: an expert statement[J]. Intensive Care Med, 2020, 46(2):266-284.
[6] Timsit JF, Ruppé E, Barbier F, Tabah A, Bassetti M. Bloodstream infections in critically ill patients: an expert statement. Intensive Care Med. 2020 Feb;46(2):266-284.
[7] VincentJL, SakrY, SingerM, et al. Prevalence and outcomes of infection among patients in intensive care units in 2017[J]. JAMA, 2020, 323(15):1478-1487.
[8] RheeC, DantesR, EpsteinL, et al. Incidence and trends of sepsis in US hospitals using clinical vs claims data, 2009-2014[J]. JAMA, 2017, 318(13):1241-1249.
[9] 杨祖耀,詹思延,王波,等. 中国血流感染住院病死率的系统评价和meta分析[J]. 北京大学学报(医学版),2010,42(3):304-307.
[10] 全国细菌耐药监测网2014—2019年血标本病原菌耐药性变迁[J].中国感染控制杂志,2021,20(02):124-133.
[11] 辛宇航,韩艳秋.血流感染研究进展[J].世界最新医学信息文摘,2017,17(52):113-116.
[12] 金涛,田卓民.血流感染的病原学及诊断进展[J].继续医学教育,2016,30(07):99-101.








